导 语
胆囊癌(GBC)是胆道中胆囊腺癌的主要病理类型,是胆道最常见的恶性肿瘤类型,是消化道第六大最常见的恶性肿瘤类型[1]。早期诊断和根治性切除是胆囊腺癌最有效和首选的治疗方法,可提高患者的长期生存率。然而,大多数患者在晚期才被诊断出来,只有15-47%的患者有机会接受切除[2],预后较差。此前的一项研究报道,胆囊腺癌的中位生存时间仅为6个月,总体5年生存率不超过5%[3]。大多数患者最终死于肿瘤转移。

循环肿瘤细胞(CTC)是肿瘤转移的根源,与肿瘤复发转移密切相关,作为液体活检的首选样本,为监测肿瘤转移、评估治疗反应和预后提供了一种方便、有效的方法。在许多其他癌症中,外周血中CTC的计数已被证明是肿瘤患者的独立预后指标,但在胆囊腺癌中鲜有报道,由于缺乏可靠的数据来指导手术决定、评估切除病例的疗效和监测预后,胆囊腺癌需要探索更多实时、精准、便捷的监测手段。
研究发现,通过CanPatrol® CTC分型检测技术同步实现了CTC检测和分子分型,结果显示CTC阳性是胆囊腺癌切除术后预后不良的独立预测因素,术前检测CTC为制定胆囊腺癌患者的治疗策略提供了有价值的信息[4]。
● 发表期刊:Ann Surg Oncol.
● 合作单位:中南大学湘雅二医院
01 纳入人群
![]()
(3) 无随访资料。
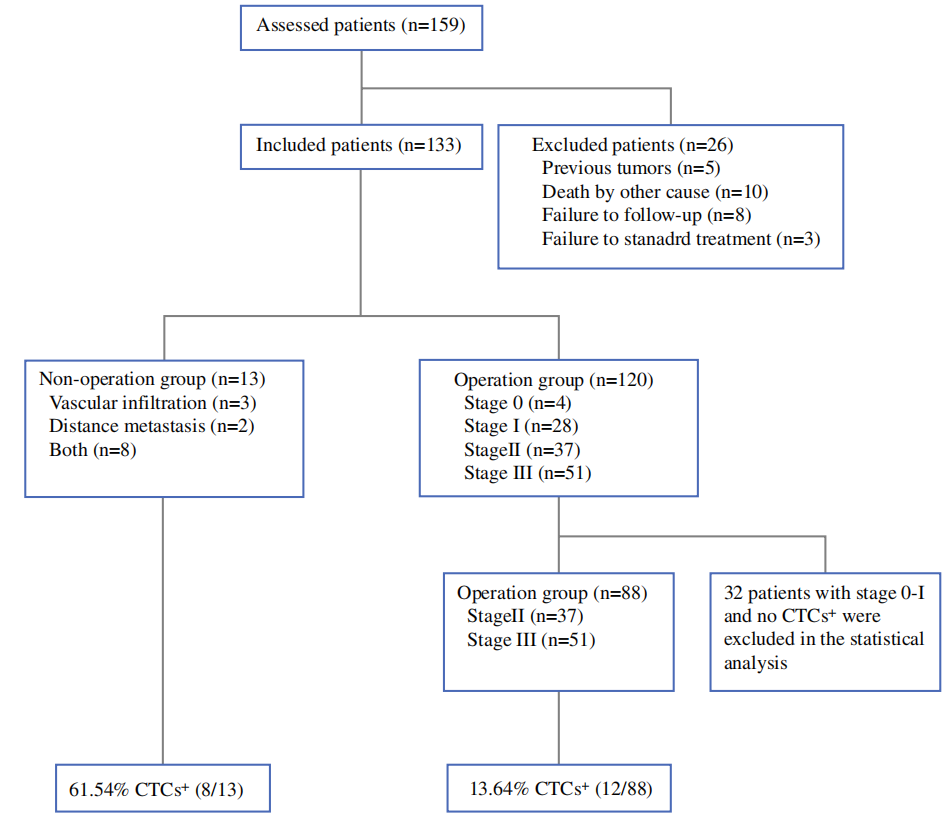
▲ 研究人群特征图
02 研究方法
![]()
03 数据收集和随访
![]()
除CTC计数外,还记录了以下数据:性别、年龄、CA19-9水平、总胆红素、CT或mri扫描上的肿瘤大小、肿瘤分化、淋巴和血管扩张、远处转移、AJCC(V8)16 TNM分期、R0根治性切除、辅助化疗、胆囊结石。每3个月随访观察一次。常规检查临床状态、CA19-9水平及超声检查,观察复发情况。如果怀疑有复发,则进行CT和MRI检查以确定复发情况。主要目标是癌症特异性生存期(CSS):诊断日期和因癌症导致的死亡日期之间的时间间隔。次要目标是无病生存期(DFS):手术日期和复发日期之间的时间间隔。
04 研究结果
![]()
1 CTC检测及患者病理特征
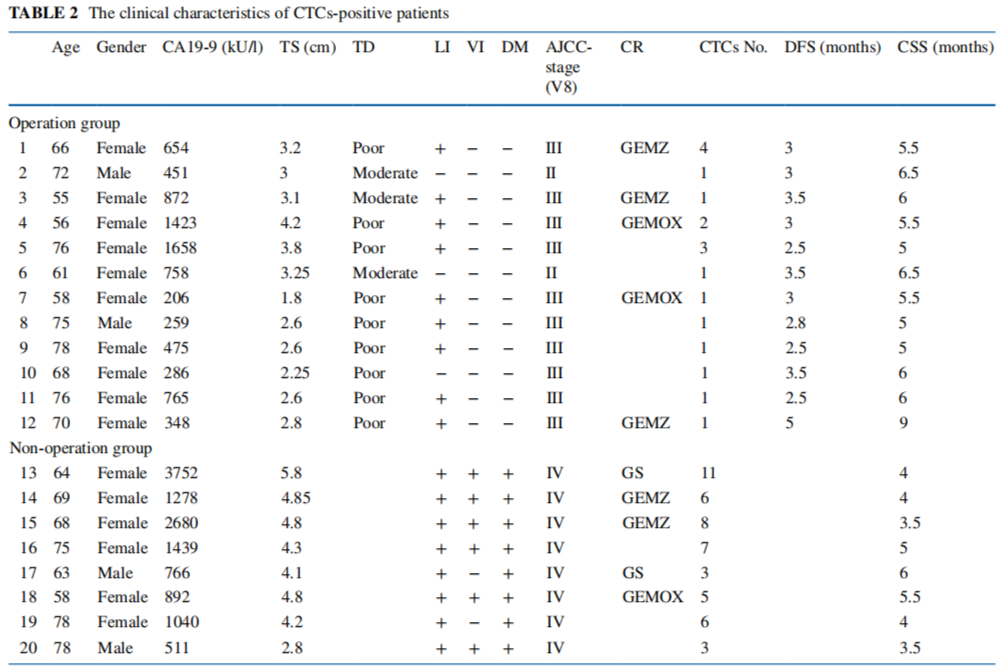
▲ CTC阳性患者的临床特点
2 CTC状态与生存相关性
手术组仅有2例CTC阳性患者处于II期,阳性患者数量较少,无法进一步分析。因此对手术组其余III期患者进行进一步分析,结果显示与CTC阳性患者相比,CTC阴性患者的中位CSS(9.5个月VS 5.0个月,P<0.001)和DFS(5.0个月VS 2.8个月,P<0.001),明显延长。非手术组也出现了类似的结果,与CTC阳性患者相比,CTC阴性患者的中位CSS更长(6.5个月VS 3.5个月,P=0.0031)。手术组II-III期CTC阳性患者CSS相似(P=0.67)。
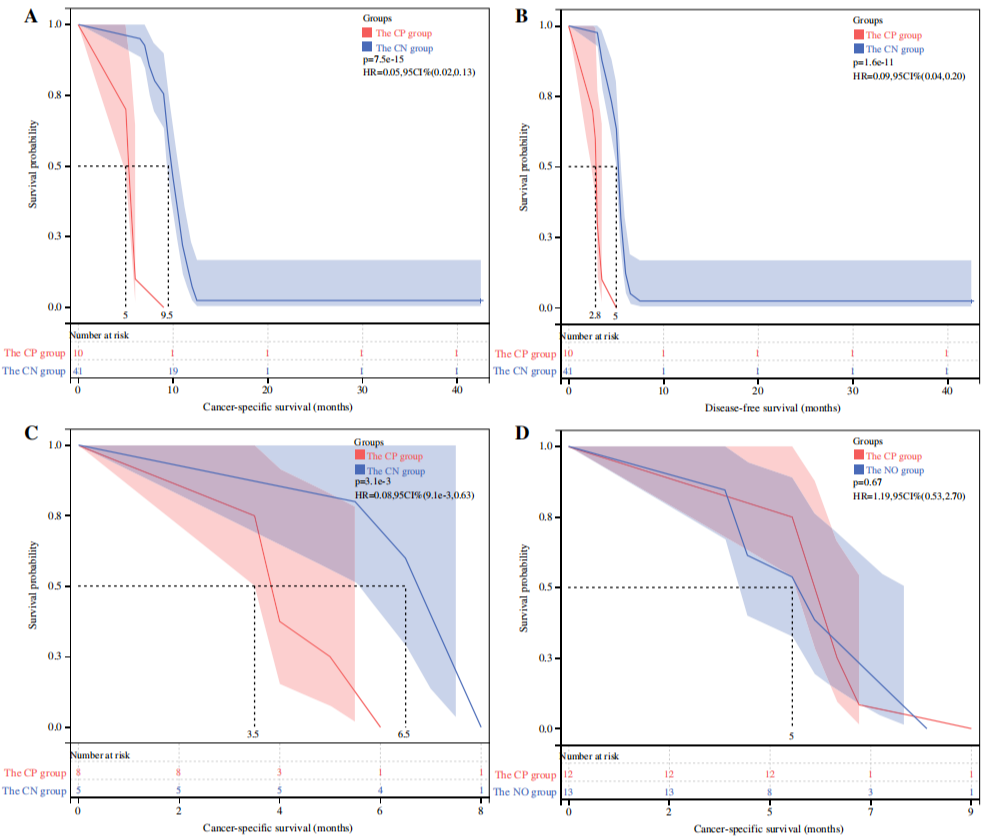
▲ 根据CTC的状态得出的生存曲线
A:手术组III期CTC阳性和CTC阴性患者CSS曲线;B:手术组III期CTC阳性和CTC阴性患者DFS曲线;C:非手术组CTC阳性和CTC阴性患者CSS曲线;D:手术组II-III期CTC阳性患者和非手术组患者CSS曲线
手术组7例III期仅1例CTC,分别进行分析。此外,结果显示,CTC阴性患者的中位CSS(9.5个月VS 5.5个月,P<0.001)和DFS(5.0个月VS 2.8个月,P<0.001)。
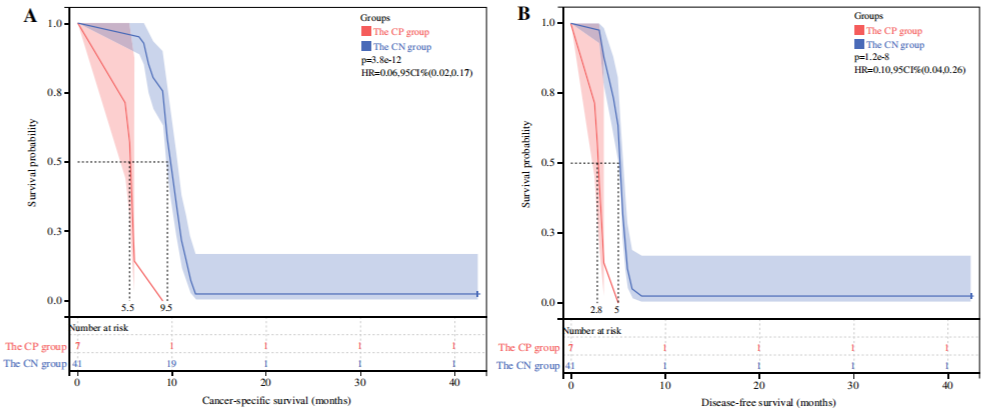
▲ 根据手术组CTC得出的生存曲线
A:III期患者CTC阳性(CTC=1)和CTC阴性患者的CSS曲线;B:III期患者CTC阳性(CTC=1)和CTC阴性患者的CSS曲线
3 影响因素的单变量与多变量分析
在单因素分析中,手术组患者CSS差的预测因素为CTC阳性(P<0.001)、CA19-9≥200 kU/l(P<0.001)、总胆红素≥50µmol/l(P<0.001)、肿瘤大小≥2 cm(P<0.001)、肿瘤分化差(P<0.001)、淋巴膨胀(P<0.001)、AJCC III期(P<0.001)、无R0切除(P<0.001)、不加辅助化疗(P<0.001)等。因此,研究将这些变量纳入多变量分析,结果显示术前检测CTC仍然是不良预后的独立危险因素(HR 0.066,95% CI 0.021–0.206,P<0.001)。
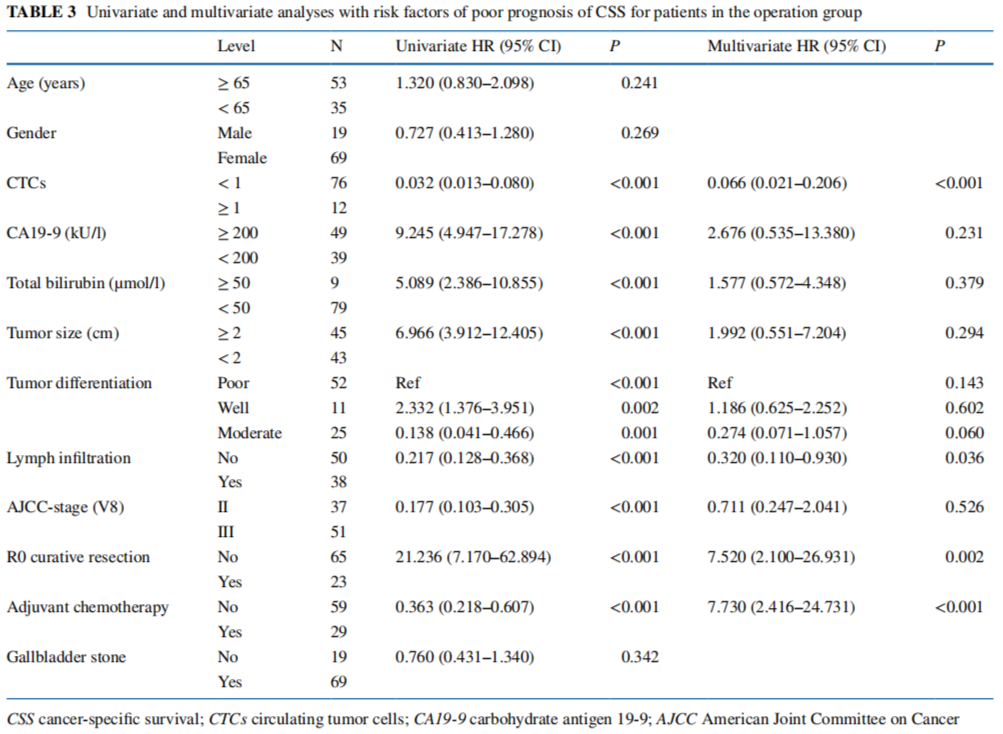 ▲ 手术组患者CSS预后不良危险因素的单因素和多因素分析
▲ 手术组患者CSS预后不良危险因素的单因素和多因素分析
05 研究结论
![]()
在本研究中,胆囊腺癌切除后患者术前发现CTC与较短的中位CSS和DFS之间有很强的相关性。即使是术前仅检测到1例CTC的患者,手术组的中位CSS和DFS也明显短于III期CTC阴性患者。结果显示,CTC的存在对胆囊腺癌切除后的患者有明显的不良预后影响。CTC阳性患者与CTCs阴性患者相比,中位CSS和DFS更短;此外,有趣的是手术组CTC阳性患者与非手术组晚期患者的生存时间相似,说明即使CT或MRI上未发现血管扩张和/或远处转移,术前CTC阳性患者也应谨慎进行手术切除。
参考文献:
1.Kanthan R, Senger JL, Ahmed S, Kanthan SC. Gallbladder cancer in the 21st century. J Oncol. 2015;2015:967472.
2.Kam AE, Masood A, Shroff RT. Current and emerging therapies for advanced biliary tract cancers. Lancet Gastroenterol Hepatol. 2021 Nov;6(11):956-969.
3.Levy AD, Murakata LA, Rohrmann CA Jr. Gallbladder carcinoma: radiologic- pathologic correlation. Radiographics. 2001; 21: 295-314; questionnaire, 549–555.
4.Yan C, Xiao Y, Zhang W, et al.Circulating Tumor Cells are an Independent Risk Factor for Poor Prognosis in Patients with Gallbladder Adenocarcinoma. Ann Surg Oncol. 2023 Dec;30(13):7966-7975.













